درماتیت یا اگزما
درماتیت (Dermatitis) به معنی التهاب، قرمز شدن و خارش پوست است. درم به معنی پوست و itis به معنی التهاب است. مهمترین نوع درماتیت اگزما (به خصوص اگزمای آتوپیک) است. گاهی اوقات اگزما و درماتیت معادل در نظر گرفته میشوند. به هر نوع ضایعه پوستی که ماهیت اصلی و اولیه آن واکنش التهابی باشد، درماتیت گفته میشود. معمولاً در مواردی که عامل خارجی مسبب التهاب وجود داشته باشد از کلمه درماتیت و در مواردی که عامل خارجی وجود نداشته و به اصطلاح بیماری اندوژن باشد از کلمه اگزما استفاده میشود.
درماتیت؛ عفونت های ویروسی، بیماریهای اتوایمیون، و انواع خاصی از سرطان را منعکس کند. درماتیت ممکن است حاد یا مزمن باشد. درماتیت اتوپیک یکی از انواع درماتیت است که به نظر می رسد یک عامل ارثی یا حساسیت مانند رینیت آلرژیک شایع تر است. درماتیت علل مختلفی دارد و به اشکال گوناگونی بروز میكند. اين بيماري، یک مشکل شایع است، ولی مسری و تهدیدکننده حیات نیست. مجموعهای از مراقبتهای شخصی و داروها میتوانند آن را درمان كنند.
علل درماتیت یا اگزما
اين بيماري ممكن است در نتیجه تماس مستقیم با یک عامل محرک و یا آلرژی زا باشد.
شدت و دوره بیماری اگزما
ضایعات التهابی اگزمایی را به سه گروه اصلی میتوان تقسیم کرد:
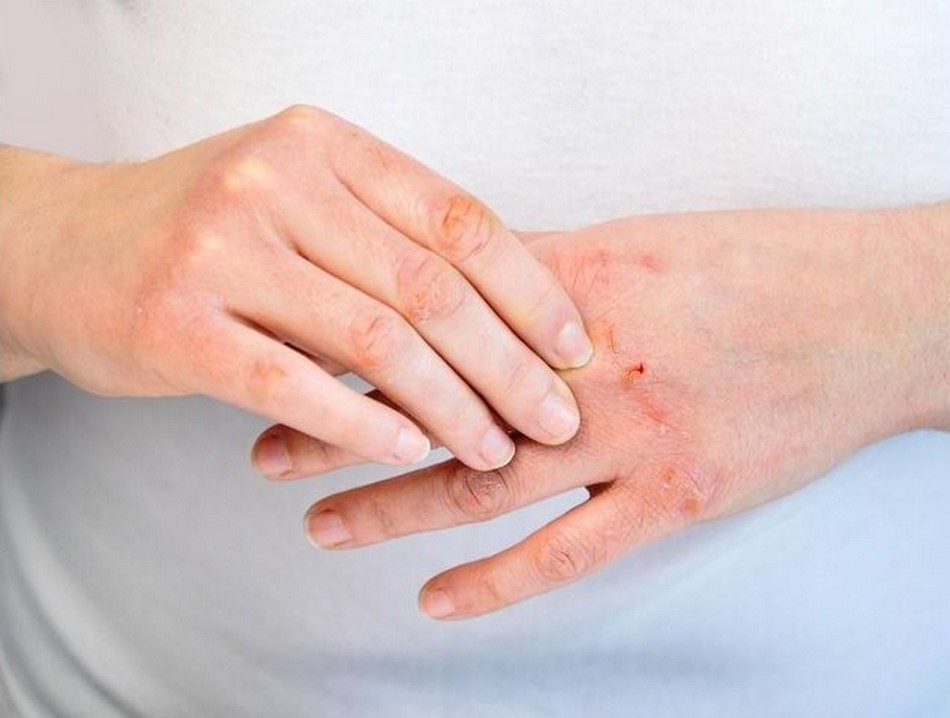
- التهاب اگزمایی حاد: این نوع التهاب با ضایعات قرمز روشن و متورم همراه با دانههای آبدار و با خارش شدید مشخص میشود. خاراندن باعث ایجاد خارش، ترشح سرم از دانهها، تشکیل دلمه و افزایش احتمال عفونت ثانویه میشود. شروع و استقرار بیماری از چند ساعت تا ۲ الی ۳ روز زمان برده و در صورت عارضه دار نشدن چند روز تا چند هفته تداوم یافته و سپس برطرف میشود. انواع بیماریهای اگزمایی که با این مشخصات ظاهر میشود عبارت است از: درماتیت تماسی، اگزمای سکه ای، پمفولیکس، عفونتهای قارچی.
- التهاب اگزمایی تحت حاد: این حالت با ضایعات پوسته دار قرمز با خراش و نمای فلسی شکل پوست و با خارش خفیف تا متوسط و بدون دانههای آبدار مشخص میشود. بیماریهایدرماتیت آتوپیک، درماتیت کهنه بچه، اگزمای دور دهان، اگزمای نوک پستان مادران شیرده و … با این نوع التهاب ظاهر میشود
- التهاب اگزمایی مزمن: این حالت با افزایش ضخامت پوست، تشدید خطوط پوستی، خراش و ترکهای پوستی و خارش متوسط تا شدید مشخص میشود. بیماریهایی که میتوانند با این حالت تظاهر کنند عبارت است از: پای خشک و ترکدار، اگزمای نوک انگشتان تایپیستها
انواع درماتیت
- درماتیت اتوپیک (Atopic dermatitis) : در کودکان شایع است، به نظر میرسد که ارثی باشد چرا که تقریباً همیشه سابقه خانوادگی درماتیت یا آسم در این افراد وجود دارد. نشانههای این نوع درماتیت عبارتند از: خشکی پوست به همراه خارش، بثورات بر روی صورت، داخل آرنج، پشت زانوها، و بر روی دستها و پاها. خارش پوست موجب قرمزی، ورم، ترک، خروج مایع، کلفتی پوست و پوسته اندازی.
- درماتیت تماسی: درماتیت تماسی، نوعی التهاب پوست است که در صورت تماس مستقیم با ماده محرک خارجی یا ایجادکننده حساسیت بروز میکند؛ تماس مستقیم با بسیاری از محرکها و آلرژنها عامل التهاب است. درماتیت تماسی فقط سطح پوست را تحت تأثیر قرار میدهد. بهبود این حساسیت معمولاً روزها و هفتهها طول میکشد و فقط وقتی بهطور کامل از بین میرود که پوست دیگر به هیچ وجه در تماس با ماده حساسیتزا یا محرک قرار نگیرد. درماتیت تماسی معمولاً نقاط خارشداری را برجا میگذارد که سطح وسیعی را درگیر میکند و حالت سوختگی ایجاد میشود. در این حالت، سطحی که بیشتر با ماده محرک در تماس بوده، بیشتر درگیر میشود.درماتیت تماسی بسته به علت ایجاد کننده آن به دو دسته تقسیم میشود: درماتیت تماسی تحریکی و درماتیت تماسی آلرژیک
- درماتیت تماسی تحریکی (Irritant contact dermatitis):
درماتیت تماسی تحریکی شایعترین نوع درماتیت است و حدود ۸۰ درصد درماتیتها را شامل میشود. این نوع درماتیت از تماس مکرر پوست با آب، مواد شوینده، حلالها و مواد شیمیاییموادی مثل صابون، لوازم آرایشی یا دئودورانتها ایجاد میشود. تماس با این مواد باعث ایجاد قرمزی، خشکی و خارش در پوست میشود که معمولاً کف دستها هستند که پس از استفاده باعث ایجاد درماتیت تماسی تحریکی میشوند، چون این مواد چربی و موانع محافظتکننده را از سطح پوست حذف میکنند. علائم آن بیشتر شامل قرمزی، خارش، پوسته پوسته شدن، تورم، تاول، خشکی، فلسی شدن، ضخیم شدن و احساس حرارت در نقطه تماس میشود. در موارد شدیدتر، تاولهای شدید و زخمهای باز ایجاد میشود. بیشتر افرادی که با آب در تماسند، مانند آرایشگرها و تولیدکنندگان مواد غذایی، بیشتر به این نوع درماتیت مبتلا میشوند.
- درماتیت تماسی آلرژیک (Allergic contact dermatitis)
درماتیت تماسی آلرژیک نوعی درماتیت است که از واکنش نسبت به مواد آلرژن ایجاد میشود و در نهایت در بدن واکنش ایمنی ایجاد میکند و باعث التهاب پوست میشود. انواع مختلف داروها، آفتکشها، لوازم آرایشی، افزودنیهای غذایی، مواد شیمیایی تجاری، مواد پلاستیکی و لاتکس و تمام موادی که به نوعی باعث بروز حساسیت میشوند، میتوانند باعث بروز این نوع درماتیت شوند. بعضی از افراد حتی به نیکل موجود در انواع جواهرات حساسیت دارند.این نوع درماتیت به ناحیهای از پوست محدود میشود که در تماس با آلرژن قرار میگیرد؛ مانند دست و صورت. در واقع، چند سال طول میکشد تا آلرژی ایجاد شود و زمانی که این حساسیت ایجاد شود، تا آخر عمر در فرد باقی میماند و کوچکترین تماس با ماده آلرژن میتواند باعث بازگشت حساسیت پوستی شود. علائم آن از خفیف تا شدید متغیر و مثل درماتیت تماسی تحریکی است. تشخیص آن هم از طریق آزمایش انجام میشود.
- خشکی پوست
- درماتیت نومولار (Nummular dermatitis): که در بعضی منابع دیسکی شکل یا سکهای نیز نامیدهاند. نقاط آسیب دیده میتواند پوسته دار، دارای مرز و خارش دار باشند و به شکل تکههای تحریک پذیر برای چند ماه باقی بمانند.
- درماتیت سبورئیک(Seborrhoeic dermatitis) و شوره سر: درماتیت سبورئیک با توجه به تحریک ناشی از مواد سمی تولید شده توسط مخمر مالاسزیا (Malassezia) بروز میکند؛ که این گونه مخمر بر روی پوست سر و صورت زندگی میکنند و گاهی اوقات به جاهای دیگر هم سرایت میکنند. این عارضه با قرمزی و پوسته ریزی و خارش مشخص میشود. در مورد شوره سر لازم است ذکر شود که پوسته ریزی سر بدون سرخی بروز میکند.
- درماتیت عصبی (Neuro-dermatitis): تکههای فلس دار بر روی سر، پایین پاها، مچ، یا ساعدها ایجاد میشود.
- درماتیت عفونی: به نظر میرسد تحت تأثیر عفونت باکتریایی زرد زخم (impetigo) یا عفونتهای قارچی باشد
علائم درماتیت
- اگزما وپسوریازیس هردو باعث ایجاد قسمتهای قرمز روی پوست میشوند؛ اگزما قسمتهای قرمز متمایل به قهوهای یا خاکستری است که بر حسب شدت بیماری تیره یا روشن هستند.
- تاولهای کوچک بر روی پوست که از مایع پرشده است.
- قسمتهائی از پوست که قرمز و دانهدانه است.
- پوست آسیبدیده ضخیم
- خشکی پوست که در اثر حاراندن . در موارد شدید، ترک حوردگی پوست بر روی روی دست، مچ، پا، قوزک، قفسه سینه، پلک و گونه و همچنین قسمت های داخلی پوست مثل آرنج یا زانو.
- در کودکان، اگزما ممکن است روی صورت یاپوست سر اتفاق بیفتد. همچنین ممکن است روی پای کودکان جایی که پوشک میبندد اتفاق بیفتد.
پیشگیری
سعی در پوشیدن لباسهای نخی شود، لباسهای سنتی محرک پوست میباشند. از تماس پوست با محرکها خودداری شود، محرکهایی مانند بنزین، تمیز کنندهها، لوسیونهای بدن. از مرطوبکننده برای نرم کردن پوست استفاده شود زیرا این مواد باعث جلوگیری از حساسیتهای پوستی میشود. از گرمای زیاد و عرق کردن دوری شود زیرا تعرق باعث تحریک پوست و خارش آن میشود.
درمان
- اولین قدم درمان این است که پوست دیگر در تماس با ماده حساسیتزا یا محرک قرار نگیرد . آنتی هیستامینهاو کورتیکواستروئیدها در درمان التهاب ورفع علائم بسیار مفیدند.
- استفاده از لباسهای نخی یکی از راههای درمان اگزما میباشد.
- برای کم کردن التهاب آن باید از خاراندن و مالاندن آن خودداری نمود.
- دوری از گرما و تعرق زیاد نیز در جلوگیری از ازدیاد آن مؤثر میباشد
اگزما در کودکان
اگزما در کودکان گاهی با برآمدگیهای کوچک و آبدار همراه است که مرطوب و خیس هستند. اکثر کودکان در برخی نواحی بدن طی یک یا چند بار دچار خارش )راش پوستی) میشوند، اما اگزما میتواند مزاحمی باشد که خارش را بیشتر کند و شرایط بدتری به وجود آورد.
چه کودکانی بیشتر در معرض اگزما هستند؟
اگر در خانواده شما حساسیت فصلی، آسم یا دیگر انواع آلرژی به چشم میخورد، احتمال ابتلای بیماری پوستی کودکان بیشتر است. به عقیده برخی کارشناسان این کودکان از نظر ژنتیکی مستعد ابتلا به اگزما هستند.
یعنی این مشخصات از طریق ژن والدین به فرزندان منتقل میشود و کودک برای دچار شدن به بیماری مستعدتر خواهد بود.
نزدیک به نیمی از کودکان مبتلا به اگزما، در بزرگسالی دچار حساسیت فصلی یا آسم میشوند. البته اگزما به خودی خود آلرژی نیست، ولی آلرژی میتواند باعث به وجود آمدن آن شود. برخی عوامل محیطی (مانند گرمای شدید یا استرس عاطفی) نیز میتوانند سبب تحریک شرایطی شوند که به ایجاد اگزما منجر شود. از هر ۱۰ کودک، تقریبا یک نفر به اگزما دچار میشود. علائم معمولا در چند ماه اول زندگی و تقریبا همیشه قبل از اینکه یک کودک پنج ساله شود، نمایان میشوند. البته، خبر خوب این است که بیش از نیمی از کودکان امروز مبتلا به اگزما هستند، در دوران نوجوانی بهبود مییابند.
نشانهها و علائم اگزما در نوزادان و کودکان
نشانهها و علائم اگزما در کودکان در مراحل اولیه بسیار متفاوت است. اگر فرزند شما به تازگی به دنیا آمده و کمتر از ۶ ماه دارد باید توجه داشته باشید که بین دو تا ۶ ماهگی (و تقریبا پیش از پنج سالگی)، کودکان مبتلا به اگزما علائمی مانند خارش، خشکی، قرمزی و برآمدگیهای کوچک در پوست گونه، پیشانی یا سر خود دارند.
بثورات ممکن است به بازوها، پاها و تنه منتشر شود و ضایعههای قرمز، کبره زده یا باز در آن ناحیه به نظر برسد. همچنین، ممکن است در نواحی خم آرنج، پشت زانو، پشت مچ دست و مچ پا، بثورات دایرهای، کمی برجسته، خارشی و فلسی شکل ایجاد شود.
با بزرگتر شدن کودک، معمولا بثورات از حالتی که در ابتدا به وجود آمدند فلسی شکلتر میشوند و پوست به شدت خشک شده و خارش دارد. با گذشت زمان، این علائم شدیدتر شده و افزایش مییابند در حالی که ممکن است با عودهایی همراه شوند که به صورت دورهای رخ میدهد.
کودک شما ممکن است برای از بین بردن خارش، ناحیه آسیب دیده را با دست یا هر وسیله در دسترسی بخارانند، غافل از اینکه خاراندن میتواند وضعیت بثورات را وخیمتر کرده و در نهایت نواحی زخیم و قهوهای رنگی در پوست ایجاد کند.
به همین دلیل است که اگزما اغلب «خارشی که باعث راش میشود» بشمار میآید و نه «راشی که باعث خارش میشود
اگزمای پوست سر در کودکان و نوزادان
خارشهایی که روی سر به مدت زیادی ادامه پیدا میکنند و پوست سر را خشک، قرمز و پوسته پوسته میکنند اگزما هستند. از هر ده کودک، یکی دچار اگزمای پوست کف سر میشود.
این عارضه که معمولا در شش ماه دوم زندگی نوزاد از بین میرود، علائم پوستی مختلفی دارد:
– پوسته پوسته شدن کف سر
– قرمزی پوست یا تکههای جداشده آن به رنگ زرد
– مشاهده نواحی صورتی روی پوست سر
– التهاب پوست سر
– خارش شدید
اگزما در کودکان چقدر طول میکشد؟
در بیشتر موارد، اگزما بهبود مییابد و علائم آن برای چند ماه یا چند سال به طور کلی از بین میرود. غالبا در کودکان، نشانههای بهبودی از سن پنج یا ۶ سالگی نمایان میشود، اما ممکن است تا دوران بلوغ و بزرگسالی نیز ادامه پیدا کند.
در بعضی از کودکان، اگزما برطرف میشود ولی با فرارسیدن سن بلوغ که ترشح هورمونها و نیز بروز عواملی مانند استرس و استفاده از محصولات آرایشی و محرک پوست آغاز میشود، ممکن است این علائم دوباره بازگردند.
به خاطر داشته باشید که اگزما مسری نیست و در نتیجه لازم نیست کودک مبتلا را از خواهران و برادران و نیز کودکان و افراد دیگر دور نگهداریم.
آیا میتوان از اگزما در کودکان پیشگیری کرد؟
اگزما پدیدهای ارثی است و در نتیجه راهی برای پیشگیری از آن وجود ندارد. اما با توجه به اینکه عوامل محرک میتوانند اگزما را بدتر کند، با اجتناب از این عوامل محرک میتوان از تشدید علایم جلوگیری کرده یا به بهبود آنها کمک کرد. عوامل حساسیتزا عبارتند از:
- گرده گلها
- کپک
- گرد و غبار
- موی حیوانات
- هوای خشک و دارای رطوبت پایین زمستان
- خشکی زیاد پوست
- برخی صابونها و مواد شوینده
- بعضی از انواع پارچه (مانند پارچههای پشمی یا بافت های خشن)
- بعضی از انواع محصولات مراقبت از پوست، عطر و ادکلن (به ویژه آنهایی که حاوی الکل هستند)
- دود سیگار
- برخی غذاها (بستگی به فرد دارد، اما فرآوردههای لبنی، تخم مرغ، گندم، سویا و دانهها رایجتر است)
- استرس عاطفی
- گرمای شدید
- تعریق
در عین حال، جلوگیری از خاراندن ناحیه دچار راش میتواند مانع از بدتر شدن شرایط و آسیب شدید پوستی یا ایجاد عفونت ثانویه شود.
درمان اگزما در کودکان
معمولا برای درمان اگزما از کورتیکواستروئید (کورتون) پوستی استفاده میکنیم که کرم یا پماد کورتیزون یا استروئید نیز نامیده میشود.
معمولا این داروها را دو بار در روز به طور مستقیم روی ناحیه دچار اگزما مالش میدهند. طول دوره درمان به نظر پزشک بستگی دارد. نکته مهم این است که نباید استروئید پوستی را مصرف کنید که برای فرد دیگری تجویز شده است.
این کرمها و پمادها دوز و قدرت مختلفی دارند و استفاده از دوز نادرست به ویژه در نوزادان، میتواند موجب آسیب دیدگی در مناطق حساس پوست شود. در حال حاضر، کرمها و پمادهای غیراستروئیدی هم وجود دارند که میتوانند به جای کرمهای موضعی استروئیدی یا همراه با آنها مصرف شوند.
از جمله داروهای دیگری که توسط پزشکان تجویز میشوند، میتوان به موارد زیر اشاره کرد:
- آنتی هیستامینها (برای کاهش خارش بدن)
- آنتی بیوتیکهای خوراکی یا موضعی (برای پیشگیری یا درمان عفونتهای ثانویه که در کودکانی که اگزما دارند، شایع است)
در برخی کودکان بزرگتر، ممکن است متخصص پوست برای درمان اگزمای شدید، از اشعه ماوراء بنفش استفاده کند که به رفع بیماری و راحتتر شدن آنها کمک خواهد کرد. در برخی موارد، داروهای جدیدتری تجویز میشود که تغییر واکنش در سیستم ایمنی پوست را در پی دارند.
چطور به کودک دچار اگزما کمک کنیم؟
با حفاظت از پوست کودکان در برابر عواملی که باعث خشکی یا ایجاد خارش و عوامل محرکی که سبب عود بیماری میشوند، میتوان از بروز اگزما پیشگیری یا آن را درمان کرد. پیشنهاد میکنیم به توصیههای زیر توجه کنید:
۱– هرگز کودک را با آب داغ حمام نکنید.
آب داغ باعث خشکی پوست بدن میشود. بهتر است برای استحمام از آب ولرم و صابونهای ملایم یا شویندههای غیر صابونی استفاده کنید.
برای کنترل خارش میتوانید از محصولات آبرسان جو دو سر در حمام استفاده کنید.
۲– از سایش با حوله برای خشک کردن پوست کودک بعد حمام بپرهیزید.
به آرامی با کشیدن حوله روی پوست کودکتان بدن او را خشک کنید.
۴– لباسهای خشن و تحریک کننده مانند پارچههای پشمی یا بافت زبر به کودک خود نپوشانید.
بهتر است لباس کودک از پارچههای نرم و به ویژه پنبهای تهیه شده باشد تا پوست بتواند به راحتی در آن تنفس کند.
۵– استفاده از کرم مرطوب کننده مناسب را برای بدن کودکتان فراموش نکنید.
پس از خشک کردن بدن کودک با یک حوله نرم، چند دقیقه بعد از استحمام کودک مقدار مناسبی از یک کرم مرطوب کننده روی بدن او بمالید.
حتی اگر کودک شما بنا بر تجویز پزشک از کرم کورتیکواستروئیدی استفاده میکند، بهتر است دو یا سه بار در روز با یک لوسیون یا مرطوب کننده، پوست او مرطوب کنید.
به خاطر داشته باشید که نباید از لوسیونها و مرطوب کنندههای الکلی استفاده کنید. زیرا این محصولات سبب خشکی پوست بدن میشوند. بعضی از محصولات مخصوص اطفال نیز باعث خشک شدن پوست میشود.
۶– از کمپرس آب سرد استفاده کنید.
برای کاهش خارش پوست، از کمپرس آب سرد به وسیله یک پارچه یا حوله مرطوب و خنک استفاده کنید.
۷– از کوتاه کردن ناخنهای دست کودکتان غافل نشوید.
برای جلوگیری از زخم شدن محل خارش، بهتر است ناخنهای دست کودکتان را همیشه کوتاه نگه دارید. چنانچه کودک شما در شب و هنگام خواب با دست خودش را میخاراند، بهتر است یک دستکش سبک و راحت دست کودکتان کنید.
۹– از مراقبتهای حرارتی بدن کودکتان غافل نشوید.
از گرم شدن بیش از حد بدن کودکتان جلوگیری کنید، زیرا گرما میتواند باعث عود اگزما شود.
۱۰–عوامل آلرژیزا از محیط خانه دور نگه دارید.
غذاهای خاص، گرد و غبار یا موی حیوانات را از محیط خانه دور نگه دارید. این امر میتواند به بهبود کودکان کمک کند.
MC.BB.EcP.2120